Der Insulin-Pen zur Behandlung von Diabetes: alles, was Sie wissen müssen
Veröffentlicht am 14.11.2021 • Von Claudia Lima
Anlässlich des Weltdiabetestages und der Entdeckung des Insulins vor 100 Jahren, im Jahr 1921, wollen wir einen Blick auf die Mittel zur Behandlung der Krankheit und insbesondere auf den Insulin-Pen werfen.
Was ist das? Für wen ist er bestimmt? Was sind die richtigen Gesten?
Wenn Sie mehr wissen wollen, lesen Sie unseren Artikel!

Diabetes ist eine Autoimmunerkrankung, von der es zwei Arten gibt: Typ-1-Diabetes und Typ-2-Diabetes.
Es handelt sich um eine Störung der Assimilation, Verwendung und Speicherung von Zuckern, die durch die Nahrung hinzugeführt werden. Der Blutzuckerspiegel im Blut kann zu hoch (Hyperglykämie) oder zu niedrig (Hypoglykämie) sein und gefährliche Folgen für den Organismus haben.
Die wichtigste Behandlungsmöglichkeit ist die Insulintherapie, die vor allem bei Typ-1-Diabetes, aber auch bei Typ-2-Diabetes verordnet wird, wenn die Erstlinienbehandlung (diätetische Hygienevorschriften und orale Antidiabetika) nicht ausreicht.
Es ist die Insulin-Injektion, die den Blutzuckerspiegel senken wird. Insulin kann nicht eingenommen werden, da es verdaut werden würde. Es muss daher unter die Haut gespritzt werden.
Je nach Art des Diabetes werden unterschiedliche Injektionsschemata verschrieben:
- Basalinsulin zum Leben, das 24 Stunden lang wirkt, ist die Basisdosis,
- Prandiales oder schnelles Insulin, als Bolus, zu den Mahlzeiten oder zur Korrektur einer Hyperglykämie.
Es gibt verschiedene Methoden: die Insulinpumpe, Insulinspritzen und den Insulin-Pen.
Auch wenn eine der Einschränkungen des Pens sowie der Spritze darin besteht, dass man sich jeden Tag manuell spritzen muss, bedeutet der Pen, dass man nicht ständig ein Gerät bei sich tragen muss, dass man seine Ausrüstung leicht transportieren kann und dass man sein Insulin überall und außer Sichtweite spritzen kann.
Es ist jedoch notwendig, gut organisiert zu sein und die Anzahl der Pens vorauszuberechnen, wenn sie vorgefüllt sind, oder Insulinpatronen zum Mitnehmen mitzunehmen.
Insulin-Pens
In Deutschland spritzen sich 25% der Diabetiker täglich 1 bis 4 Insulininjektionen.
Der Pen erleichtert die Injektion von Insulin im Vergleich zu einer Spritze, da er bereits dosiert ist.
Es gibt zwei Arten von Pens: einen nachfüllbaren Insulin-Pen mit einer geeigneten Insulinpatrone und Nadel oder einen vorgefüllten Einweg-Pen mit Nadel.
Es werden verschiedene Modelle von Insulinpens, Patronen und Nadeln angeboten. Um die richtige Wahl zu treffen, bietet das Betreuungsteam Unterstützung an. Die breite Palette an Insulinen und Marken ermöglicht es, die Behandlung auf jeden Patienten abzustimmen: klinischer Zustand, Alter, Gewicht, Größe, Lebensstil.
Ein Insulinpen enthält eine Insulinampulle und eine Dosiervorrichtung. Es werden zwei verschiedene Pens verwendet, einer für Basalinsulin und einer für Bolusinsulin, da sie sich in ihrer chemischen Zusammensetzung unterscheiden. Es gibt nämlich verschiedene Arten von Insulin, die auf unterschiedliche Weise verwendet werden können: schnell wirkendes, normales oder kurz wirkendes, mittelwirkendes, lang wirkendes und ultralang wirkendes.
Nicht alle Arten von Insulin sind kompatibel. Außerdem muss bei dieser Art der Injektion eine bestimmte Vorgehensweise eingehalten werden, um sicherzustellen, dass alles ordnungsgemäß funktioniert.
Selbst-Injektion von Insulin, die Gesten, die man kennen sollte
Es ist grundlegend, die richtige Methode anzuwenden. Mit den richtigen Gesten lassen sich bestimmte Komplikationen wie schmerzhafte Injektionen, harte Stellen unter der Haut oder eine schlechte Blutzuckerkontrolle vermeiden.
Die Schritte variieren je nach gewähltem Gerät, bleiben aber im Großen und Ganzen ähnlich:
- Wenn das Insulin im Kühlschrank aufbewahrt wird, nehmen Sie es eine halbe Stunde vor der Injektion heraus und überprüfen Sie die Homogenität des Produkts
- Überprüfen Sie die Dosierung, das Datum und den Typ des verwendeten Insulins
- Waschen Sie Ihre Hände gründlich mit Seife und warmem Wasser
- Nehmen Sie die Kappe des Stifts ab und desinfizieren Sie die Spitze mit 70% Alkohol
- Führen Sie die Nadel mit der Kappe fest ein, ohne sie direkt zu berühren, und verwenden Sie für jede neue Injektion eine neue Nadel
- Entfernen Sie die Kappe von der Nadel
- Testen Sie die Dosis, indem Sie einen Tropfen Insulin (2 Einheiten) aus der Nadel ziehen
- Überprüfen Sie erneut und wählen Sie die erforderliche Insulindosis
- Nehmen Sie eine bequeme Sitzposition ein, bei der die Haut im Injektionsbereich nicht angespannt ist
- Desinfizieren und trocknen Sie den ausgewählten Bereich
- Drücken Sie die Haut zwischen Daumen und Zeigefinger zusammen, um eine Falte zu bilden, stechen Sie ein und drücken Sie den Injektionsknopf
- Zählen Sie langsam bis 10-15, sobald die Injektion abgeschlossen ist, ohne die Nadel aus der Haut zu entfernen, entfernen Sie sie dann vorsichtig und drücken Sie die Einstichstelle mit einem in 70%-Alkohol getränkten Wattebausch aus, um sie zu desinfizieren
- Schrauben Sie die Nadel ab, entsorgen Sie sie in einem dafür vorgesehenen Behälter und setzen Sie die Kappe des Pens wieder auf
Es muss darauf geachtet werden, dass das Insulin in das Unterhautfettgewebe und nicht in den Muskel injiziert wird.
Die Injektion kann in den Bauch, die Oberschenkel oder das Gesäß erfolgen. Insulin wird nicht überall mit derselben Geschwindigkeit absorbiert. Außerdem wird dringend empfohlen, die Injektionsstellen zu verändern, um Lipodystrophie (Verhärtung des Gewebes) und andere Unannehmlichkeiten wie Hämatome, Entzündungen, Infektionen, ... zu vermeiden.
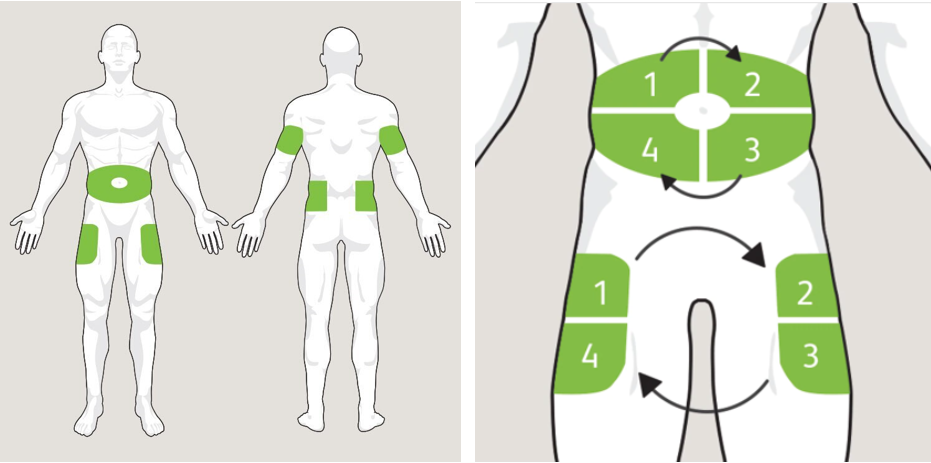
Um dies zu vermeiden, ist es am besten, die Haut im Bereich der Injektionsstellen regelmäßig zu untersuchen und zu berühren und im Zweifelsfall seinen Hausarzt aufzusuchen.
Bei Anwendung guter Praktiken, d.h. optimaler Injektionstechnik, Vermeidung von Lipodystrophie und einmaliger Verwendung von Nadeln, kann das glykämische Gleichgewicht bereits nach drei Monaten verbessert und somit eine optimale Insulintherapie erreicht werden.
Um die Patienten bei der Injektionstechnik anzuleiten, werden heute auf der BD and Me™-Plattform Video-Tutorials zur Verfügung gestellt. Sie bietet individuelle und pädagogische Unterstützung.
Grenzen des Insulin-Pens
Manchmal sind die Ergebnisse bei der Verwendung des Insulinpens nicht so, wie sie zu erwarten waren - hier sind einige Gründe dafür:
- Der Blutzuckerspiegel kann morgens nach dem Aufwachen zu hoch sein, weil sich der Insulinbedarf während der Nacht geändert hat und mit Basalinsulin nicht ausreichend gedeckt werden kann
- Das Basalinsulin lässt wenig Flexibilität bei körperlicher Aktivität, Sport oder Stress, es ist schwierig, schnell auf den Insulinbedarf zu reagieren
- Ein unregelmäßiger Zeitplan ist mit Basalinsulin schwer zu bewältigen, da sich der Insulinbedarf ständig ändert
- Bei Kindern, Jugendlichen und Schwangeren führt die Selbstinjektion von Insulin aufgrund von Hormonschwankungen nicht immer zu einer zufriedenstellenden Blutzuckerbilanz
Die Insulintherapie ist eine lebenslange Behandlung bei Typ-1-Diabetikern. Unabhängig davon, für welche Art der Insulininjektion (Pumpe, Spritze, Pen) sich der Diabetiker in Absprache mit seinem Arzt entscheidet, muss die Genauigkeiten und die Beherrschung der medizinischen Gesten erlernt und beibehalten werden.
Heute schreitet die Forschung voran, und eine „künstliche Bauchspeicheldrüse“ der Marke Diabeloop, die für Typ-1-Diabetiker bestimmt ist, die bestimmte Kriterien erfüllen, ist bereits auf dem Markt. Sie besteht aus einem subkutanen Blutsensor, der den Blutzuckerspiegel in Echtzeit ermittelt, so dass die Insulinpumpe automatisch die erforderliche Menge an Insulin abgibt.
In den Vereinigten Staaten hat eine Gruppe von Forschern Insulinkapseln entwickelt, die in die Blutbahn gelangen können. In Frankreich hat das Unternehmen Hillo eine App wie schon viele andere existieren (Glucy-check, Tactio Santé, VeryDiab,…) zur Überwachung des Blutzuckerspiegels entwickelt. Das Besondere an dieser Anwendung ist, dass sie künstliche Intelligenz (KI) nutzt, um die besten Blutzuckerreaktionen für jeden Patienten vorherzusagen.
Einer der neuesten Wege, der erforscht wird, ist die Untersuchung der Mikrobiota von Menschen mit Diabetes. Ziel ist es, herauszufinden, welche Darmbakterienstämme sich günstig auf die Entwicklung von Diabetes auswirken, um sie dann den Patienten in Form von Kapseln oder Joghurts zu verabreichen.
Alles Gute!
Quellen:
Le diabète de type I, ajd-diabete.fr
Traitements du diabète : stylos ou pompe à insuline ?, dbl-diabete.fr
L'injection d'insuline, ajd-diabete.fr
Techniques d'injections avec diverses longueurs d'aiguilles, gamme.mylife-diabetescare.com
L'insuline, le traitement du diabète, federationdesdiabetiques.org
Comment utiliser un stylo à insuline, santemagazine.fr
Les bonnes pratiques de l'utilisation des stylos à insuline, diabete66.fr
14 novembre : Journée mondiale du diabète, federationdesdiabetiques.org
Technique d'injection d'insuline avec stylo, federationdesdiabetiques.org
Diabète : ces innovations qui vont changer la vie des patients, femmeactuelle.fr
Types d'insuline et usage, frdj.ca

 Facebook
Facebook Twitter
Twitter

